Insulin
Über 100 Jahre Insulin
Im Jahre 1921 finden Frederick Grant Banting und Charles Herbert Best das Insulin. Sie entdecken, dass dieses Hormon eine Nebenwirkung, die Unterzuckerung, hat.
Ihr erster Patient wird der Arzt und Freund von Banting, George Minot. Er leidet zur damaligen Zeit seit kurzem an der Zuckerkrankheit. Mit ihm stellen sie die Versuche an, anhand derer man Blutzuckerverläufe vor und nach Insulingabe nachvollziehen kann. Minot erhält übrigens 1934 für seine Arbeiten zur Erforschung der perniziösen Anämie den Medizinnobelpreis.
Banting und Best gehen mit ihrem Ferment in die Kinderklinik der Universität Toronto. Dort erhält, laut dem schwedischen Nobelpreiskomitee, am 23. Januar 1922 der 13jährige Leonhard Thompson, geboren am 17.07.1908, als Erster dieses Insulin. Das erste Mädchen, welches für Schlagzeilen sorgt, ist die 11jährige Elsie Needham, die im Oktober 1922 aus dem diabetischen Koma gerettet wird.
Die beiden Forscher verkaufen das Insulinpatent an die Universität Toronto für einen kanadischen Dollar. Daran knüpfen sie aber eine Bedingung:
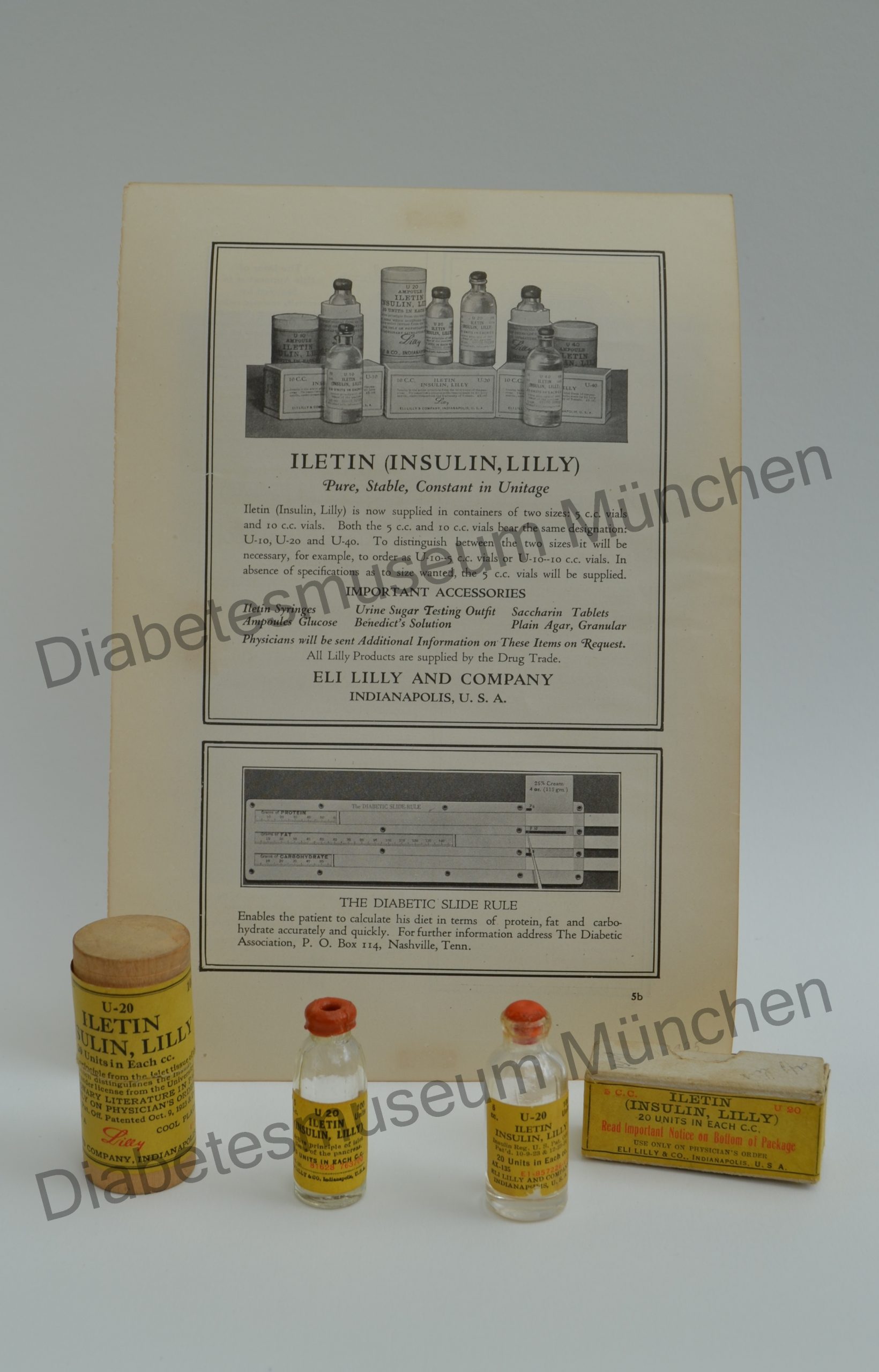
Die Universität muss vor der Zulassung eines Betriebes, der Insulin herstellen möchte, die Reinheit des Hormons und die Qualifizierung der dort Produzierenden überprüfen. Dies muss auch für die Zukunft gewährleistet werden. Die erste Firma weltweit, die diese Bedingungen ab 1922 erfüllt, ist Eli Lilly, ein US-amerikanischer Pharmabetrieb.
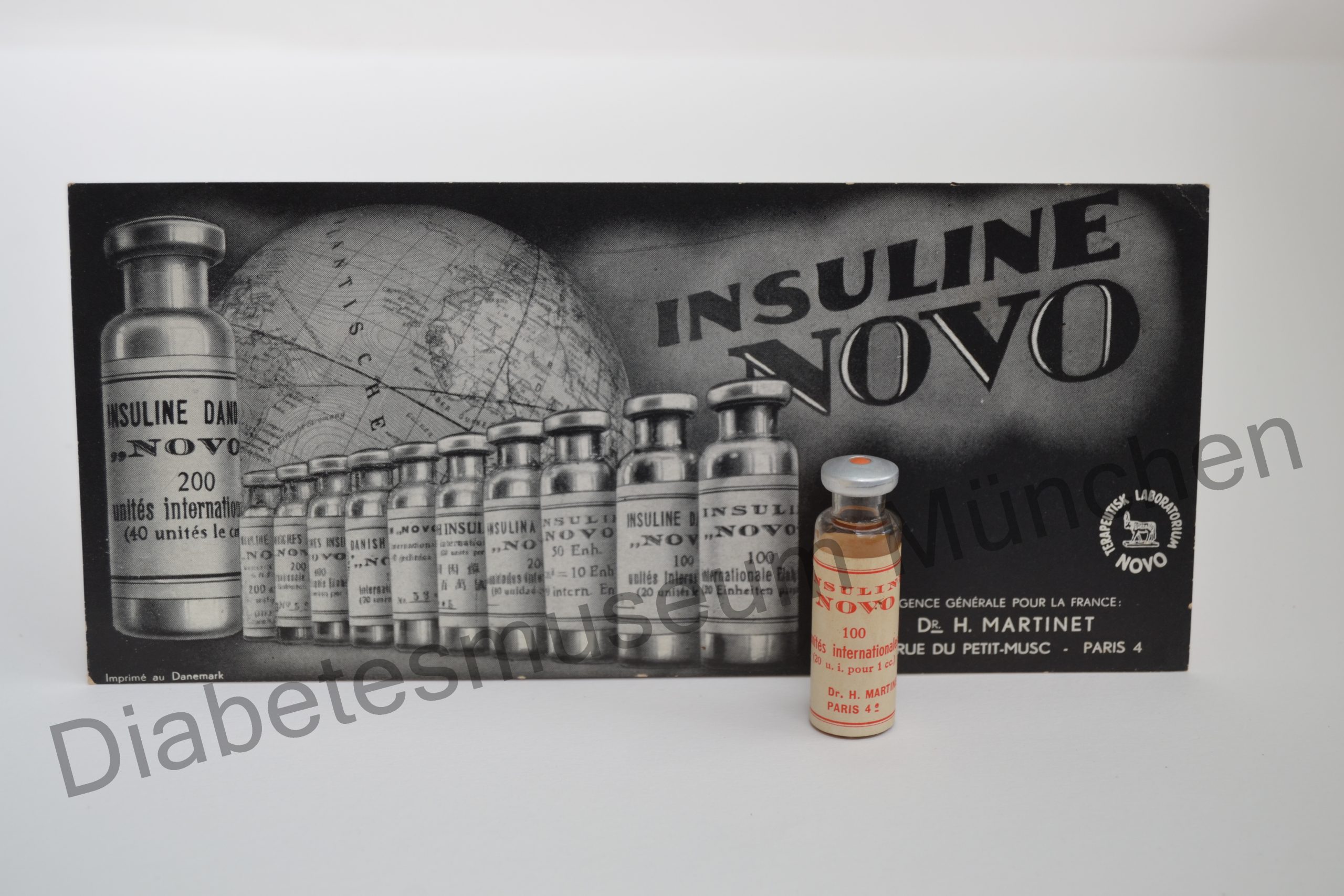
In Europa erhält August Krogh, er lebte von 1874 bis 1949, zusammen mit seiner Frau Marie, 1923 die erste Genehmigung. Im gleichen Jahr gründete er die Firma Nordisk.
Die Brüder Harald (1887-1961) und Thorvald (1887-1966) Pedersen arbeiteten 1923 bei Nordisk. Nach einem Streit verließen sie das Unternehmen und gründeten lt. Novo Nordisk am 16.02.1925 ihre Firma Novo.
Im deutschen Reich dürfen die Farbenwerke Hoechst in Frankfurt/Main, ab Oktober 1923, Insulin produzieren. Es wird in zwei Stärken in Fläschchen zu 5ccm angeboten. 10 Einheiten pro Kubikzentimeter mit weißem Etikett und 20 Einheiten pro Kubikzentimeter mit grünem Etikett.
Auf Grundlage von Bauchspeicheldrüsen, vornehmlich von getöteten Rindern und Schweinen aus Schlachthofbetrieben, werden Insuline gewonnen. Eine Rinderdrüse wiegt etwa 250g. Für 100 kg Insulin werden 7,5 Millionen Tiere benötigt.
1935 wird das erste Depotinsulin entwickelt. Dem Insulin werden Protamine beigemischt. Diese Substanz wird von bestimmten Eiweißkörpern aus dem Samen der Regenbogenforelle gewonnen. Später folgen Depots denen Zink zugesetzt wird.
Die Kriegswirren sorgen zum 01.08.1942 dafür, dass Insulinbezugskarten im Dritten Reich ausgegeben werden. Im Jahre 1943 sind es insgesamt 38000.
Verschiedene Wissenschaftler und Forscher verbessern fortan die Reinheit. Sie stellen die Form des Insulins fest und so erhielt Frederick Sanger aus Großbritannien den Chemie-Nobelpreis 1958 für die Darstellung des Insulinkristalls.
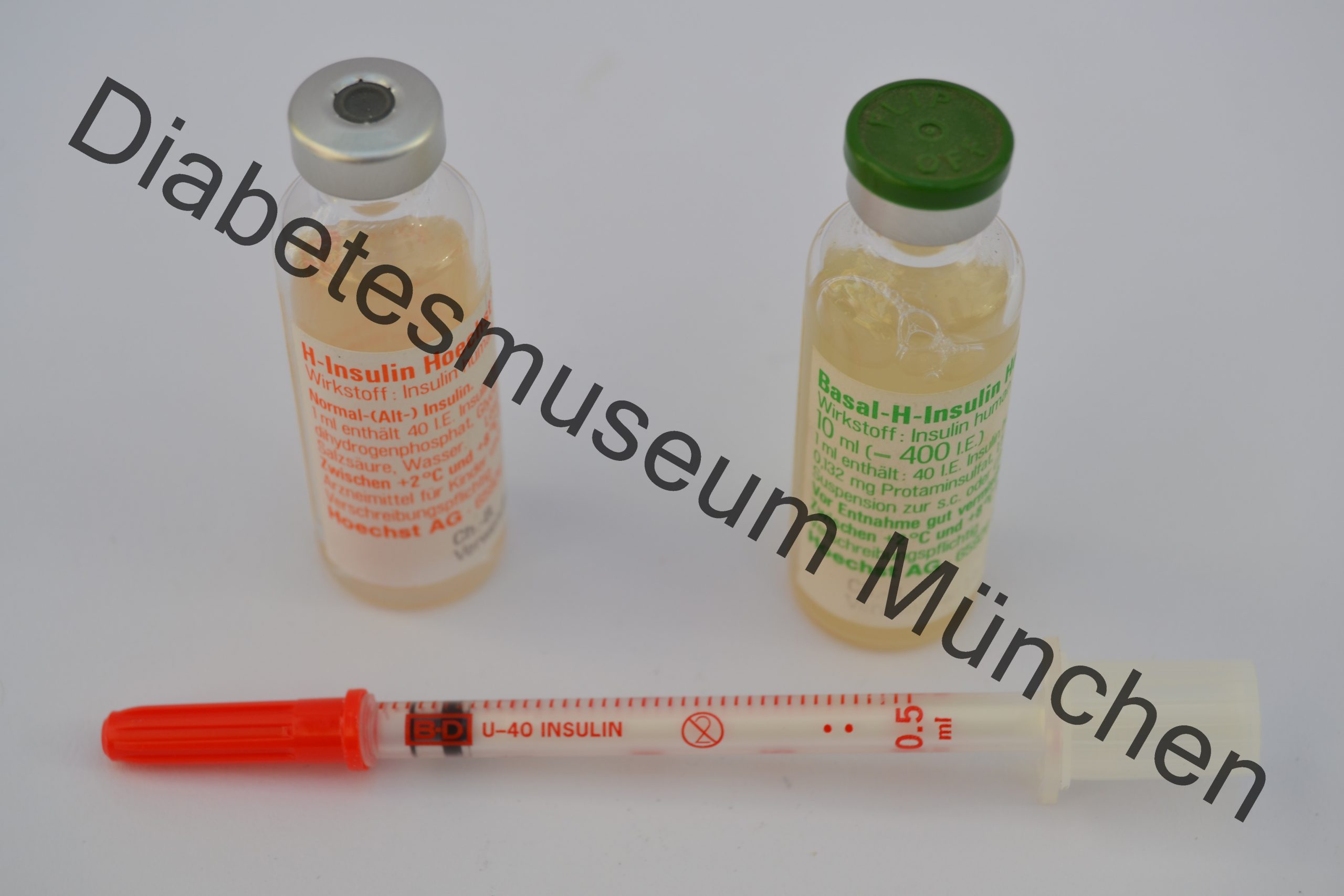
Vier Wissenschaftlern gelingt 1980 der gentechnische Durchbruch. Sie finden Möglichkeiten in Zukunft keine Schlachttiere zu benötigen. Das Humaninsulin, welches an Reinheit und Zusammensetzung dem menschlichen Insulin entspricht, wird ab 1985 vertrieben.
Mitte der 1990er Jahre kommen dann die so genannten Insulinanaloga, sprich gentechnisch veränderten Insuline auf den Markt. Diese Mittel erlauben nach dem Essen zu spritzen. Hier ist die Zusammensetzung so verändert, das es zu einem schnelleren Zerfallsprozess der Insulinmoleküle kommt. Andere versorgen über einen längeren Zeitraum den Körper mit Insulin, wobei hier der Zerfallsprozess gehemmt ist. Diese Insuline können somit ein Stück Lebensqualität mehr bieten.
Nach unserer Meinung versuchen die amtlichen Gesundheitsbehörden der Bundesrepublik Deutschland diese Insuline aufgrund ihres höheren Preises vom Markt zu drängen. Die Politik erlaubt aber wiederum, dass die Insulinhersteller, nach deren Angaben, kostengünstiger produzieren müssen als die Behörden es zulassen, das z.B. tierische Insuline vom Markt in Deutschland verschwinden.
Wir vertreten hier die Ansicht, dass alles Menschenmögliche und nicht nur Finanzierbare den Patienten zu Gute kommen sollte. Die Argumente über wichtige Behandlungsmethoden beim Diabetes mellitus, die die Bezahlbarkeit anführen, behalten durchweg einen faden Beigeschmack. Dieses gilt aber leider für viele Bereiche der Gesundheitspolitik.
Insulin und die Nebenwirkung
Selbstverständlich muss an dieser Stelle noch auf die Nebenwirkung von Insulin eingegangen werden. Dadurch, dass der Stoffwechsel gestört ist, versucht man den Körper im Gleichgewicht zu halten. Nach der Injektion kommt es zur Senkung des Blutzuckers.
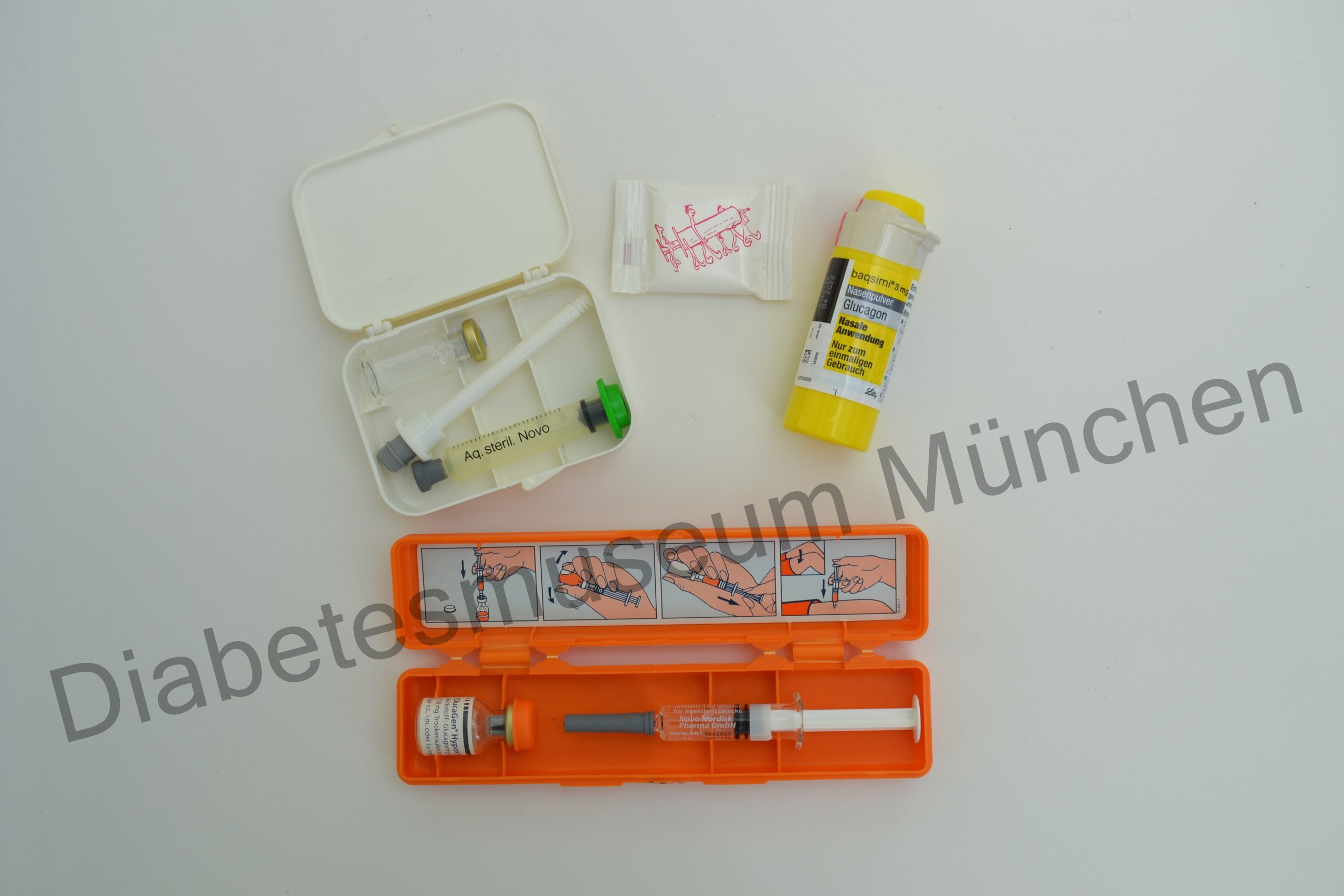
Durch verschiedene Einflüsse, wie z.B. das falsche Berechnen von Mahlzeiten, fällt der Blutzucker so stark ab, dass es zur Unterzuckerung kommt. Dieser Zustand kann akut eintreten und man ist auf sofortige, fremde Hilfe angewiesen. Im Notfall kommt hier eine sogenannte „Zuckerspritze“ zum Einsatz. Beispiele sehen Sie auf den folgenden Bildern.